Autor:
Edward Carmona, OD, MSc, NCLE-AC, FSLS (Venezuela)
Introducción
La discapacidad visual representa un problema de salud pública global con un impacto profundo en la autonomía y calidad de vida de quienes la padecen. En particular, alteraciones estructurales y funcionales de la superficie ocular —como el queratocono avanzado, las cicatrices corneales postquirúrgicas o traumáticas, y el ojo seco severo refractario— constituyen desafíos relevantes tanto para el diagnóstico como para el tratamiento efectivo. (1,2)

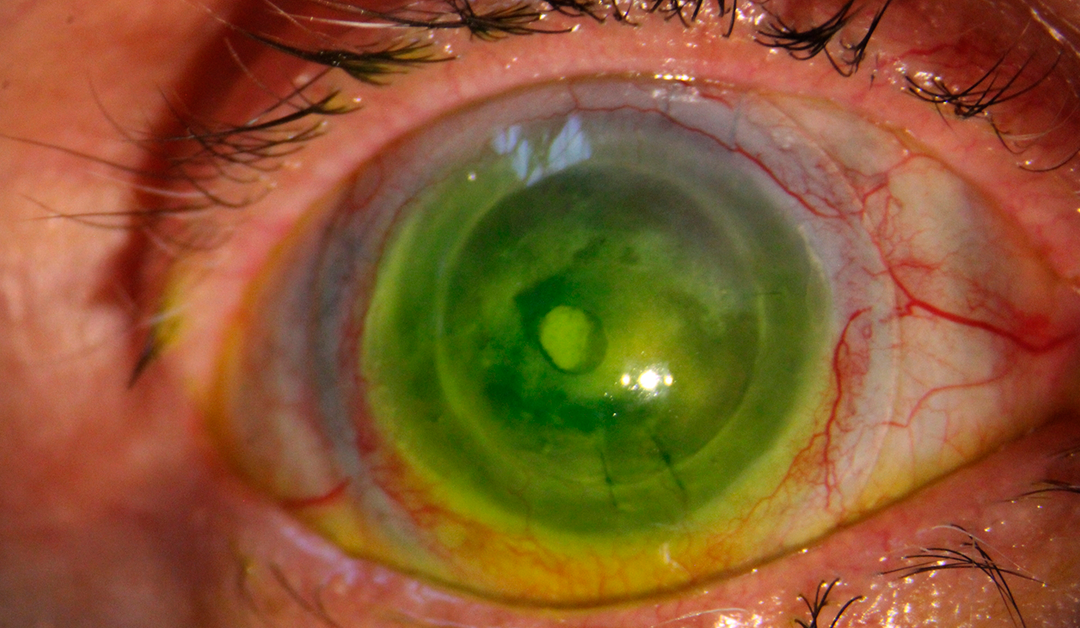
Figura 1. Cicatriz corneal.
En este contexto, los lentes esclerales personalizados, que se apoyan en la esclera y crean una bóveda sobre la córnea sin contacto directo, han emergido como una estrategia terapéutica y rehabilitadora de alto impacto. A diferencia de los lentes rígidos corneales (RGP) tradicionales, los esclerales permiten corregir aberraciones ópticas y, al mismo tiempo, protegen la superficie ocular mediante un reservorio salino constante. (3)
Este estudio tiene como objetivo evaluar el impacto clínico y funcional de los lentes esclerales con tecnología freeform y tratamiento de superficie hidrofílico, en pacientes con patologías oculares severas. Se analiza su influencia sobre la agudeza visual, el confort, la estabilidad lagrimal y la calidad de vida.
Metodología
Se realizó un estudio observacional prospectivo con enfoque mixto (cuantitativo y cualitativo), en el que se incluyeron 50 pacientes (100 ojos) con diagnóstico de:
- Queratocono avanzado (estadios III y IV)
- Ojo seco severo tipo evaporativo e hiposecretor (criterios DEWS II)
- Cicatrices corneales post-infecciosas o post-trauma
Todos los pacientes fueron adaptados con lentes esclerales personalizados freeform, con geometría tórica posterior y tratamiento hidrofílico en la superficie anterior (plasma o polímeros hidrófilos). Se evaluaron los siguientes parámetros:
- Agudeza visual mejor corregida (AVMC)
- Tiempo de ruptura lagrimal no invasivo (NIBUT)
- Índice de Discapacidad Visual (VFQ-25)
- Índice de Confort (escala Likert subjetiva)
El seguimiento fue de seis meses, con controles mensuales y pruebas complementarias: topografía corneal, OCT anterior y análisis de estabilidad lagrimal por interferometría.
Resultados
Los resultados mostraron mejoras clínicas y subjetivas significativas:
- Agudeza visual: incremento promedio del 30 % en AVMC en comparación con la corrección previa (gafas o RGP), con significancia estadística (p < 0.01).
- Confort: el 94 % de los pacientes reportaron confort alto o muy alto, especialmente en ojo seco severo, gracias al efecto protector del reservorio.4
- Película lagrimal: se observó una mayor uniformidad y menor evaporación, con una mejora del NIBUT superior al 50 % en ojos con disfunción de glándulas de Meibomio.
• Calidad de vida: el 90 % de los pacientes manifestó una mejora en sus actividades cotidianas (trabajo, lectura, uso de pantallas), reflejada en los puntajes del VFQ-25.
|
Variable evaluada |
Indicador/Resultado |
% de pacientes con mejora |
|
Agudeza Visual Corregida (AVCC) |
Mejora ≥ 2 líneas en la escala Snellen |
92 % |
|
Estabilidad de la Película Lagrimal (BUT) |
Mejora ≥ 5 segundos respecto al valor basal |
84 % |
|
Reducción de síntomas de incomodidad ocular |
Ardor, cuerpo extraño, visión borrosa |
88 % |
|
Confort con el uso del lente |
Calificado como “bueno” o “excelente” |
94 % |
|
Mejora en calidad de vida (subjetiva) |
Percepción positiva tras entrevistas/encuestas |
90 % |
|
Capacidad para actividades cotidianas |
Aumento de tareas como conducción, lectura, trabajo digital |
86 % |
Tabla 1. Resultados.
En pacientes con queratocono, los lentes esclerales lograron neutralizar aberraciones de alto orden (HOAs), principalmente el coma vertical, como lo han reportado estudios similares. (5)
Discusión
La evidencia respalda el uso de lentes esclerales como una opción altamente efectiva para la rehabilitación visual en condiciones corneales complejas. Su diseño favorece una adaptación anatómica precisa, minimizando el contacto con el epitelio y facilitando la regeneración de la superficie ocular. (6)
Asimismo, estudios recientes destacan que el tratamiento de superficie mejora la humectabilidad, reduciendo el depósito lipídico y prolongando el tiempo de uso diario.7 El enfoque personalizado con tecnología freeform ha superado las limitaciones de los diseños esféricos o estándar, al permitir una óptica centrada y estable, incluso en córneas irregulares.

Figura 2. Rehabilitación visual con lente de contacto escleral.
Conclusiones
Los lentes esclerales con diseño freeform y tratamiento de superficie representan una solución de vanguardia en la rehabilitación de pacientes con discapacidad visual secundaria a enfermedades de la superficie ocular. Sus principales ventajas incluyen:
- Mejora visual significativa
- Reducción del disconfort ocular
- Estabilidad lagrimal y efecto terapéutico
- Mejora en calidad de vida y autonomía funcional
Se recomienda considerar su uso en casos donde otras opciones terapéuticas hayan fallado. Futuras líneas de investigación pueden explorar la adaptación de lentes esclerales en pacientes pediátricos, distrofias corneales y enfermedades autoinmunes oculares como el síndrome de Stevens-Johnson.
Referencias
- Stapleton, F., et al. (2017). TFOS DEWS II Epidemiology Report. Ocular Surface, 15(3), 334–365.
- Gomes, J. A., et al. (2017). Global consensus on keratoconus and ectatic diseases. Cornea, 36(1), 1–17.
- Walker, M. K., & Redfern, R. L. (2021). Therapeutic use of scleral lenses for ocular surface disease: patient selection and special considerations. Clinical Optometry, 13, 21–29.
- Bennett, E. S., & Weissman, B. A. (2022). Clinical Contact Lens Practice. Elsevier Health Sciences.
- Visser, E. S., et al. (2007). Scleral lenses in keratoconus: patient satisfaction and clinical performance. Optometry and Vision Science, 84(12), 1127–1133.
- Schornack, M. M., & Patel, S. V. (2010). Scleral lenses in the management of keratoconus. Eye & Contact Lens, 36(1), 39–44.
7. van der Worp, E. (2018). A guide to scleral lens fitting. Pacific University